

肾脏是人体的非常重要的器官,它在我们体内发挥着重要的作用。第一就是排出多余的代谢废物。肝脏是解毒的器官,肾脏就是排毒的器官。那这些毒素大多数都要从肾脏排出去。此外体内多余的水也是要靠肾脏排出,这个是比较直观的,我们都会排出一定的尿量。
在尿里边就溶解了各种毒素,这些毒素就溶解在尿里,随着尿排出去了,有一部分的患者排的是纯净水,只排水不排毒,所以也有一些患者尿量正常,但是肾功能已经受损了。这是最常见的排毒排水的功能。
此外,它还可以调节电解质和酸碱平衡。我们体内的钠,钾,钙,磷,镁,然后这些电解质氯等等,都是从肾脏进行调节的。它的酸碱平衡主要是近端肾小管,重吸收二氧化碳,远端泌氨 泌氢,然后使体内的PH值维持在7.35-7.45。最后它还有一些重要的内分泌功能,分泌促红细胞生成素,然后加羟使维生素变的有活性等等。一、动脉粥样硬化性固缩肾(AS性固缩肾)
动脉粥样硬化(atherosclerosis AS))是心血管系统疾病中最常见的疾病,以血管内膜形成粥瘤(atheroma)或纤维斑块(fibrous plaque)为特征,主要累及大动脉和中等动脉,致管壁变硬、管腔狭窄和弹性减弱,引起相应器官缺血性改变。我国AS发病率仍呈上升趋势,多见于中、老年人。
(一)动脉粥样硬化的基本病理变化
1.脂纹(fatty streak)是AS肉眼可见的最早病变。肉眼观,为点状或条纹状黄色不隆起或微隆起子内膜的病灶,常见于主动脉后壁及其分支开口处。光镜下,病灶处的内膜下有大量泡沫细胞聚集。泡沫细胞体积大,圆形或椭圆形,胞质内含有大量小空泡。泡沫细胞来源于巨噬细胞和平滑肌细胞(SMC)、苏丹Ⅲ染色呈橘黄(红)色,为脂质成分。
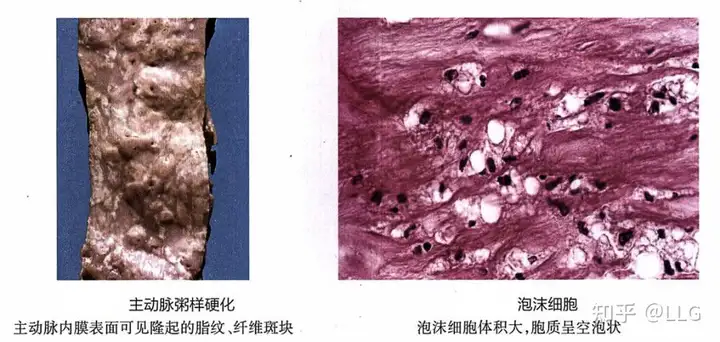
2.纤维斑块(fibrous plaque) 由脂纹发展而来。肉眼观,内膜表面见散在不规则隆起的斑块,颜色浅黄、灰黄色或瓷白色。光镜下,病灶表面为一层纤维帽,由大量的胶原纤维、蛋白聚糖及散在的SMC 等组成,可厚薄不一,胶原纤维可发生玻璃样变。在纤维帽之下可见数量不等的泡沫细胞、SMC、细胞外基质和炎症细胞。
3.粥样斑块(atheromatous plaque)亦称粥瘤8(atheroma),由纤维斑块深层细胞的坏死发展而来,是AS的典型病变。肉眼观,内膜面可见明显的灰黄色斑块。切面,斑块既向内膜表面隆起又向深部压迫中膜。斑块的管腔面为白色质硬组织,深部为黄色或黄白色质软的粥样物质。光镜下,在纤维帽之下含有大量不定形的坏死崩解产物、胆固醇结品(针状空隙)、钙盐沉积,斑块底部和边缘出现肉芽组织,少量淋巴细胞和泡沫细胞,中膜因斑块压迫、SMC萎缩 弹力纤维破坏而变薄。
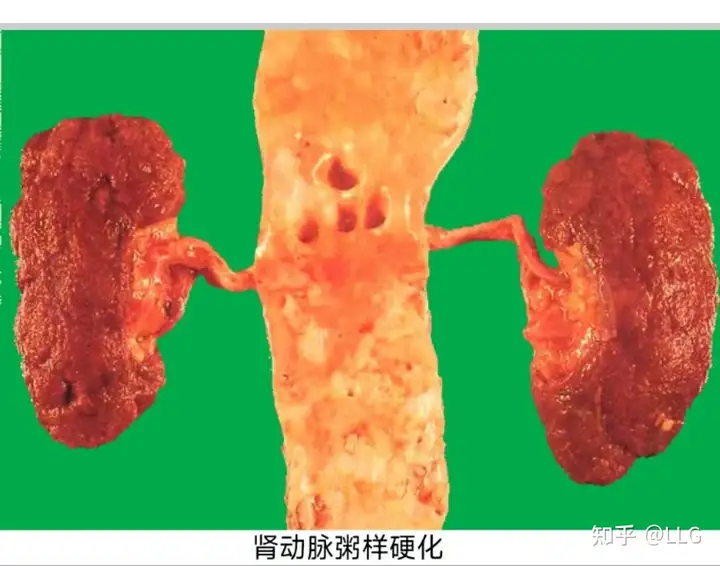
(二)肾动脉粥样硬化最常累及肾动脉开口处及主动脉近侧端,亦可累及叶间动脉和弓状动脉。因斑块所致管腔狭窄,终至肾组织缺血、肾实质萎缩和间质纤维组织增生。亦可因斑块合并血栓形成至肾组织梗死,梗死灶机化后遗留较大凹陷瘢痕,多个瘢痕可使肾脏缩小,称为AS性固缩肾。
二、原发性颗粒性固缩肾(良性高血压导致)
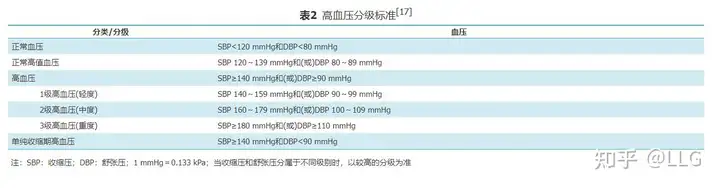
(一)高血压定义在未使用降压药物的情况下非同日测量血压3次,18岁以上的成年人收缩压≥140 mmHg和(或)舒张压≥90 mmHg诊断为高血压。收缩压≥140 mmHg且舒张压<90 mmHg为单纯收缩期高血压。既往有高血压史且正在使用降压药物者,血压虽然低于140/90 mmHg也诊断为高血压。根据血压升高水平,又进一步分为1~3级高血压(表2)[1]。
(二)良性高血压病理变化
良性高血压的病理变化分为三个时期:功能紊乱期、动脉病变期、内脏病变期。其中,内脏病变期包括心脏病变、肾脏病变、脑病变和视网膜病变。我们这里主要来说肾脏病变。
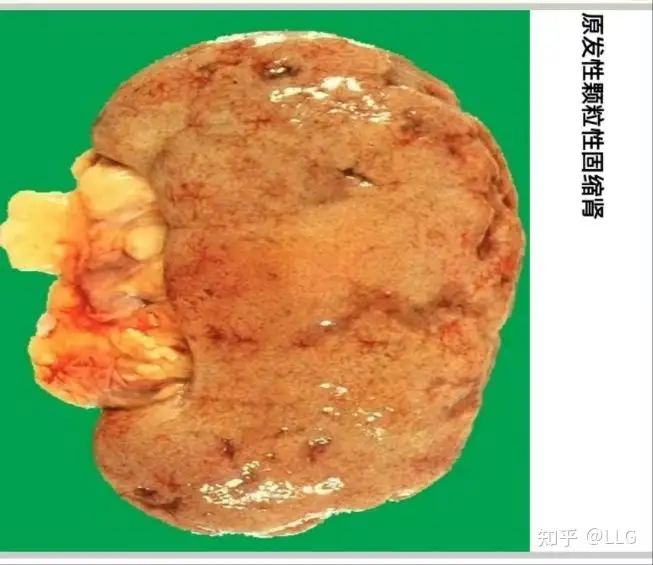
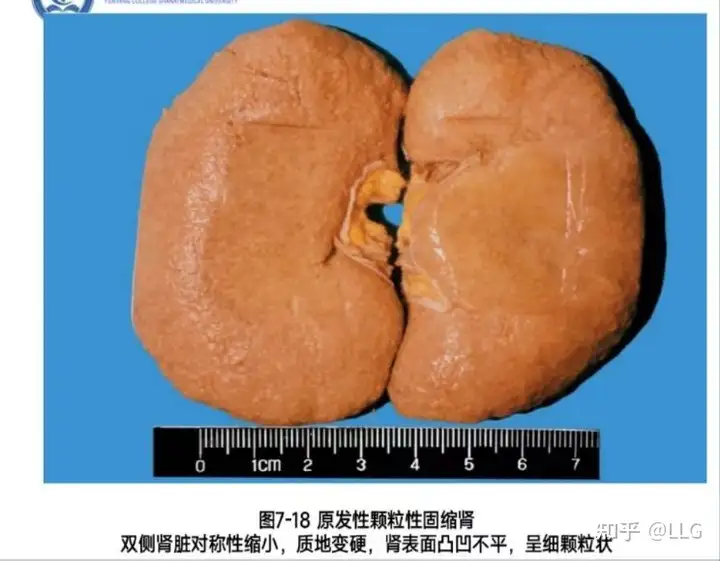
高血压时,由于肾入球动脉的玻璃样变和肌型小动脉的硬化,管壁增厚,管腔独窄,致病变区的肾小球缺血发生纤维化、硬化或玻璃样变,相应的肾小管因缺血而萎缩,间质纤维组织增生,淋巴细胞浸润。病变相对较轻的肾单位肾小球代偿性肥大,肾小管代偿性扩张。肉眼观,双侧肾脏对称性缩小,质地变硬,肾表面凸凹不平,呈细颗粒状,单侧肾可小于100g(正常成人约150g)。切面肾皮质变薄(≤0.2cm,正常厚0.3~0.6cm),皮髓质界限模糊,肾盂和肾周围脂肪组织增多。上述病变特点称为原发性颗粒性固缩肾(primary granular at- rophy of the kidney)。临床上,早期一般不出现肾功能障碍,晚期,由于病变的肾单位越来越多,肾血流量逐渐减少,肾小球的滤过率逐渐降低,患者出现水肿、蛋白尿和肾病综合征,严重者可出现尿毒症
三、继发性颗粒性固缩肾
临床将多病因的肾小球疾病称为慢性肾小球肾炎,该病主要表现为慢性肾小球病变。慢性肾小球肾炎患者病情进展缓慢且疾病隐匿性较强,可伴有不同 程度的肾功能减退,具有肾功能恶化倾向,最终进展为慢性肾衰竭[2-3]。因慢性肾小球肾炎病理类型及病 期不同,疾病表现呈多样性,以血尿、高血压、蛋白尿 等为主要临床表现,若未及时接受有效治疗,极易引 发肾衰竭。相关资料显示,慢性肾小球肾炎患者以中 青年为主,但可发生于任何年龄,其中以男性较为多见[4-5]。流行病学数据显示,受生活方式及其他致病 因素的影响,各种肾脏疾病发生率呈逐年上升趋势, 对患者生存质量及生命健康造成严重影响[6]。
目前, 慢性肾小球肾炎主要检测方法为常规尿检(尿蛋白排 泄率、肾小球滤过率),虽然该方法具有一定参 考 价 值,但准确度较低,难以在早期对肾小球肾炎进行确 诊,对患者预后造成影响[7-8]。因此,寻找更加准确、 有效的检测方法对慢性肾小球肾炎患者进行早期诊 断及预后评估具有重要意义。本研究对慢性肾小球 肾炎患者血清尿酸(UA)联合可溶性 Fms 样络氨酸 激酶-1(sFIt-1)、趋化因子白细胞诱素-1(LKN-1)水平 进行检测,对其诊断价值及各指标间的相关性进行分 析
目前慢性肾小球肾炎的病因尚不明确。起病前多有上呼吸道感染或其他部位感染,少数慢性肾小球肾炎可能是由急性链球菌感染后引起的急性肾炎演变而来,但大部分慢性肾小球肾炎并非由急性肾炎迁延而来,而是由其他原发性肾小球疾病直接迁延发展而来,起病即属慢性肾小球肾炎。
四、大瘢痕性肾萎缩(慢性肾盂肾炎引起)
慢性肾盂肾炎是由细菌反复感染而引起的一种慢性感染性 疾病,其发病率较高,危害较大。在患病群体中,女性的患 病概率较高,有研究显示,自然人群中有 2%-5% 的女性患有 慢性肾盂肾炎疾病。患有该疾病时,患者症状表现为 :
(1)发 热,慢性肾盂肾炎患者的发热状况较为明显,且多数患者为 低热,有少数急性发作的患者有高热表现,患者体温可达到 38-39℃。当发病明显时,患者还有头痛、全身酸痛等表现。(2) 慢性肾盂肾炎患者肾小管损伤明显,同时存在泌尿系统疾病。 就肾小管损伤而言,其不仅包含了尿浓缩功能退减,而且有夜 尿增多、肾小管酸中毒等问题。而就泌尿系统疾病而言,患者 尿频、尿急、尿痛的表现较为明显,有的患者还会因为上行性 感染而出现腰痛等现象。(3)患者有明显的胃肠道症状,最主 要的表现为食欲下降,有的患者有恶心、呕吐问题。研究显示, 慢性肾盂肾炎疾病的病程较长,多数患者病程为半年 -1 年, 在此期间,患者还有可能出现贫血、高钾血症、脱水休克等问 题。值得注意的是,该疾病治疗不及时容易导致肾周围脓肿、 肾性高血压等问题,有的患者还有发生尿毒症的风险。这些症 状不仅会影响患者身心健康,而且有诱发患者死亡的风险,因 此需做好慢性肾盂肾炎疾病的早期诊断和治疗。
五、肾病综合征
肾病综合征是由大量蛋白尿、低蛋白血症、水肿、高脂血症为特征的一组综合征。分为原发性肾病综合征和继发性肾病综合征。
当身体未患有其他疾病,而是由于肾脏本身的病变导致肾病综合征时,称为原发性肾病综合征。包括以下几种病理类型:微小病变型肾病、系膜增生性肾炎、局灶性节段性肾小球硬化、膜性肾病、系膜毛细血管性肾小球肾炎。
.继发性是指由其他原因引起的肾病综合征,糖尿病、多发性骨髓瘤、系统性红斑狼疮、乙型肝炎等很多疾病都可能引起肾病综合征。另外,药物中毒也可能引起肾病综合征,比如利福平。六、狼疮性肾炎(不可治愈)
(一)系统性红斑狼疮系统性红斑狼疮(systemic lupus erythematosus,SLE)是我国最常见的系统性自身免疫性疾病,人群发病率为30.13~70.41/10万人。肾脏是SLE最常累及的器官,40%~60%的SLE患者起病初即有狼疮肾炎(lupus nephritis,LN)。在我国,近半数SLE患者并发LN,高于白种人[9,10,11],是我国最常见的继发性免疫性肾小球疾病[12,13,14]。LN主要由循环或原位免疫复合物沉积引起肾脏损伤所致,少部分SLE通过非免疫复合物途径(如狼疮间质性肾炎),或肾血管病变损伤肾脏。遗传因素在SLE和LN的发生和发展中起着重要的作用,并影响治疗反应和远期预后[15]。同时,我国LN的发生存在地域差异,LN在SLE肾脏损伤中的比例随着纬度的降低而增加[16],表明环境因素在LN的发生中发挥重要作用。我国LN的10年肾存活率81%~98%,是终末期肾脏病(ESRD)的常见病因之一[17,18],也是导致SLE患者死亡的重要原因。近十多年来,我国LN治疗方案的选择更加个体化,新型免疫抑制方案,尤其多靶点疗法的推广应用,显著提高了LN治疗缓解率[19,20]。
(二)为什么会得狼疮性肾炎?
(1)遗传因素:5%~13%的系统性红斑狼疮患者可在一、二级亲属中找到另一系统性红斑狼疮患者,系统性红斑狼疮患者的子女中,该病的患病率约为50%[2]。(2)药物:目前比较肯定的是肼屈嗪、普鲁卡因胺、异烟肼、甲基多巴、奎尼丁、米诺环素等。(3)感染因素:人类免疫缺陷病毒-1、致癌R NA病毒及某些脂多糖。(4)性激素:已有研究表明,系统性红斑狼疮患者体内雌激素水平增高,雄激素降低,泌乳素水平增高亦可对系统性红斑狼疮的病情有影响。
参考文献[1]中国高血压防治指南修订委员会. 中国高血压防治指南2010[J]. 中华高血压杂志,2011,19(8):701-743.
[2] FLORES-MIRELES A L,WALKER J N,CAPARON M,et al.Urinary tract infections:epidemiology,mechanisms of infection and treatment options[J].Nat Rev M-i crobiol,20 15,1 3(5):2 6 9-2 84.
[3] 冯敏亚,史伟峰.UC-3 5 00 与 UF-5 000 流水线分析系统在 诊断尿路 感 染 中 的 价 值[J].检 验 医 学 与 临 床,20 1 9,1 6 (1 2):1 7 3 7-1 740.
[4] 梁红英,关植芝,杨丽红,等.建立尿液流水线尿沉渣分析 仪检查结 果 复 检 规 则 的 探 讨 [J].国 际 检 验 医 学 杂 志, 20 1 6,3 7(1 3):1 842-1 843.
[5] 刘成玉,罗春丽,吴晓蔓,等.临床检验基础[M].5 版.北 京:人民卫生出版社,20 1 2:1 6 5-1 6 7.
[6] FOXMAN B.Urinary tract infection syndromes:occurrence,recurrence,bacteriology,risk factors,and disease burden[J].Infect Dis Clin North Am,20 1 4,2 8(1):1-1 3.
[7] 杜颖,冯景,杨传信,等.尿常规及尿液定量分析参数在早 期尿路感染经验性用药中的应用[J].检验医学,2020,3 5 (1 0):1 04 6-1 048.
[8] ENKO D,STELZER I,BÖCKL M,et al.Comparison of the reliability of Gram-negative and Gram-positive flags of the Sysmex UF-5 000 with manual Gram stain and urine culture results[J].Clin Chem Lab Med,2020,5 9(3): 6 1 9-6 24.
[9]LiR, SunJ, RenLM, et al. Epidemiology of eight common rheumatic diseases in China: a large-scale cross-sectional survey in Beijing[J]. Rheumatology (Oxford), 2012, 51(4):721-729. DOI: 10.1093/rheumatology/ker370.
[10]FengX, ZouY, PanW, et al. Prognostic indicators of hospitalized patients with systemic lupus erythematosus: a large retrospective multicenter study in China[J]. J Rheumatol, 2011, 38(7):1289-1295. DOI: 10.3899/jrheum.101088.
[11]PanQ, LiY, YeL, et al. Geographical distribution, a risk factor for the incidence of lupus nephritis in China[J]. BMC Nephrol, 2014,15:67. DOI: 10.1186/1471-2369-15-67.
[12]HouJH, ZhuHX, ZhouML, et al. Changes in the spectrum of kidney diseases: an analysis of 40, 759 biopsy-proven cases from 2003 to 2014 in China[J]. Kidney Dis (Basel), 2018, 4(1):10-19. DOI: 10.1159/000484717.
[13]XuR, LiQ, LiuR, et al. Association analysis of the MHC in lupus nephritis[J]. J Am Soc Nephrol, 2017, 28(11):3383-3394. DOI: 10.1681/ASN.2016121331.
[14]QianG, RanX, ZhouCX, et al. Systemic lupus erythematosus patients in the low-latitude plateau of China: altitudinal influences[J]. Lupus, 2014, 23(14):1537-1545. DOI: 10.1177/0961203314544186.
[15]WangZ, WangY, ZhuR, et al. Long-term survival and death causes of systemic lupus erythematosus in China: a systemic review of observational studies[J]. Medicine (Baltimore), 2015, 94(17):e794. DOI: 10.1097/MD.0000000000000794.
[16]LeeYH, ChoiSJ, JiJD, et al. Overall and cause-specific mortality in systemic lupus erythematosus: an updated meta-analysis[J]. Lupus, 2016, 25(7):727-734. DOI: 10.1177/0961203315627202.
[17]LiuZ, ZhangH, LiuZ, et al. Multitarget therapy for induction treatment of lupus nephritis: a randomized trial[J]. Ann Intern Med, 2015, 162(1):18-26. DOI: 10.7326/M14-1030.
[18]ZhangH, LiuZ, ZhouM, et al. Multitarget therapy for maintenance treatment of lupus nephritis[J]. J Am Soc Nephrol, 2017, 28(12):3671-3678. DOI: 10.1681/ASN.2017030263.