

“疫情防控新阶段,门诊上约有80%的‘阳康’患者因为心悸、心慌等症状来医院就诊,其中不乏已经转变为心肌炎的患者。还有些既往存在心律失常的在感染后转变为复杂心律失常,甚至出现血流动力学不稳定的现象。”近日,在“疫情期间心律失常的健康管理专家论坛”上,上海同济大学附属东方医院浦介麟教授表示,“有以上这类‘阳康’后遗症的患者需要及时被识别,临床用药也相对复杂。”
此次会议上,如何治疗新冠感染合并心律失常,最大程度维持稳定心律、改善患者症状,成为了临床医生关注的热点问题。与会专家就新冠感染合并心律失常及患者恢复期出现心律失常的治疗策略进行了交流探讨。大会特邀浦介麟教授担任主席,武汉大学人民医院赵庆彦教授详细解读了《新型冠状病毒肺炎合并心律失常的诊疗建议》,中国中医科学院广安门医院徐贵成教授结合近期临床中的经验体会分享治疗心得,为广大一线医生提供建议指导。
新冠感染患者需 时刻警惕各种心律失常的发生
《新型冠状病毒肺炎合并心律失常的诊疗建议》(以下简称《建议》)指出,2020年美国心脏病学会发布的临床公告就显示,新冠感染患者心律失常的发生率高达16.7%。相关研究报告也显示,新冠感染患者中仅有7.2%患者出现急性心脏损伤,与心律失常的发生并不一致。这说明除了心肌损伤之外,新冠感染合并心律失常涉及更复杂的发病机制。
赵庆彦教授在报告中强调,新冠感染自身的症状与心律失常的症状存在一些共性,临床医生在接治新冠感染患者时,应提高对心律失常相关表现的警惕。
在新冠感染者中,快速性心律失常和缓慢性心律失常均可发生,临床医生需及时识别相关症状。快速性心律失常最常见的是窦速,表现为心悸;如果合并房性心动过速(房速)、房颤等,则会出现明显的乏力、胸闷;合并室性早搏、短阵室速,则出现心悸、头昏,甚至晕厥。严重者,在炎症风暴阶段,容易发生持续性室速,甚至室颤,危及生命。缓慢性心律失常,多为房室传导阻滞,偶尔有严重的窦性心动过缓,患者表现为头昏、乏力、黑朦,甚至晕厥。
赵庆彦教授指出,近期社会面经常看到处于新冠感染恢复期的老年患者甚至是个别年轻患者病情突然加重,乃至猝死的新闻,病因可能与恶性心律失常或心脏骤停有关。
新冠感染合并心律失常导致心脏骤停的原因可能包括:
①严重缺氧、酸碱平衡失调及电解质紊乱导致心电不稳定;
②病毒直接损伤心肌细胞和(或)心脏传导系统;
③病毒感染加重原有心肌病变及传导障碍;
④精神异常紧张,导致心电不稳定;
⑤其他因素(如排便、劳累)加重缺氧,诱发心律失常,甚至导致恶性心律失常的发生。因此新冠感染患者在恢复期一定要重视心脏相关症状,警惕心律失常发生。
新冠感染合并心律失常的发病机制
根据目前的研究,新冠感染合并心律失常可能的机制主要包括6个方面:
1、低氧血症导致心肌损伤或原有心血管疾病加重:严重的新冠感染可能引起明显的气体交换障碍,最终导致低氧血症,而低氧显著减少了细胞代谢所需的能量,增加无氧酵解,使细胞内产生酸中毒和氧自由基,破坏细胞膜的磷脂层。
2、炎症因子的作用:炎症细胞浸润和细胞因子的释放可以直接导致心肌损伤,影响既往动脉粥样硬化性心血管疾病患者的斑块稳定性,增加潜在心血管事件的风险。
3、血管紧张素转换酶2(ACE-2)的作用:研究发现新冠通过结合ACE-2进入人体,如果ACE-2受到严重影响,其对抗肾素-血管紧张素-醛固酮(RASS)系统的心血管保护作用也有可能被削减。但目前学界对该理论仍存在争议。
4、心理因素:新冠感染,尤其是重症感染,是一个明显的应激过程,同时患者由于恐惧会产生明显的担忧状态。而这些躯体和心理的应激过程,导致儿茶酚胺的大量释放,导致直接的心肌损伤。
5、与患者原有的心血管疾病有关:据有关临床观察和研究的报道,约1/3以上的患者,合并高血压和心血管系统疾病。重症患者又常常是在70岁以上的患者,合并心血管疾病的概率更高。因此,对于这一部分患者,可能本身已经存在心血管疾病和心律失常,感染新冠可能诱发心律失常的发作。
6、治疗药物的不良反应:早期氯喹被采用为治疗新冠感染的临床用药之一,但体外实验结果证实氯喹可引起QT间期延长、传导障碍及自律性升高,目前已基本不再使用。
新冠合并心律失常的急诊处理与常规治疗
心律失常可急性发作或导致基础病情加重,具有起病急、复杂多变、进展较快的特点。如不能迅速做出正确判断及时处理,可引起血流动力学急剧恶化,甚至危及生命。因此,新冠疫情防控新形势下,临床医生不仅要能准确识别心律失常,更需要掌握心律失常的急诊处理。
赵庆彦教授指出,新冠感染合并心律失常急诊处理,总体要遵循两个原则:判断有无血流动力学障碍,以及权衡治疗的获益和风险。如果心律失常导致严重血流动力学障碍,需尽快采取措施终止心律失常。获益权衡方面,对危及生命的心律失常,重点考虑对患者的主要获益,采用较为积极的措施;对相对稳定的心律失常,需充分考虑药物的安全性和治疗风险。
除急诊处理外,对病情稳定的新冠肺炎合并心律失常患者的治疗,《建议》也给予了推荐,具体包括了加强对症治疗、药物治疗以及介入治疗。
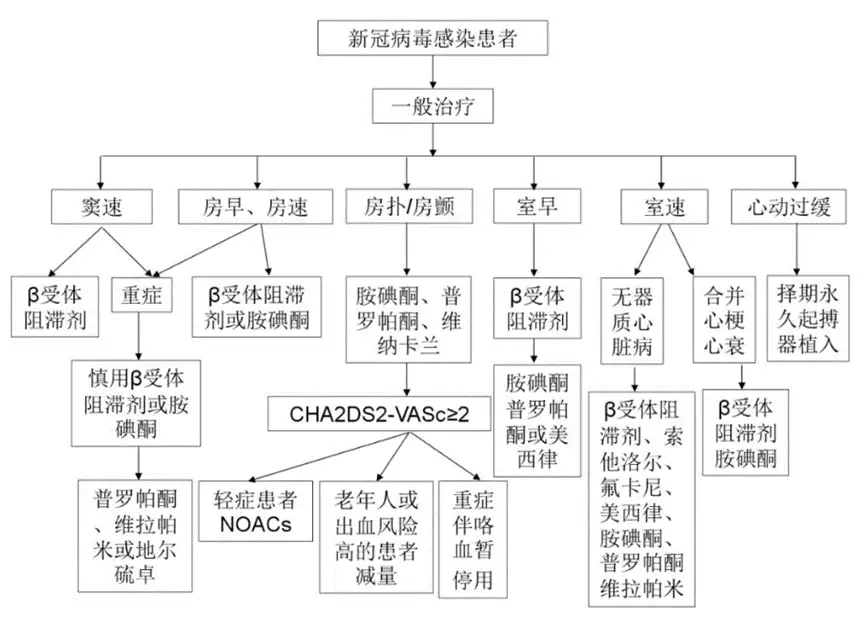
注:NOACs:非维生素K拮抗剂口服抗凝药 图1 新冠肺炎合并心律失常常规治疗流程图
其中,新冠感染合并心律失常患者的药物治疗主要包括抗心律失常药物(AAD) 及抗凝治疗。赵庆彦教授强调,新冠感染者ADD与常规心律失常药物治疗基本一致,需根据不同类型的心律失常选择不同的ADD。
对于窦性心动过速、房性早搏或房速无伴器质性心脏病的患者,在去除诱因的基础上使用β受体阻滞剂;合并冠心病患者可使用β受体阻滞剂或胺碘酮。
新冠感染新发房室颤动及心房扑动患者,可使用胺碘酮、普罗帕酮、维纳卡兰,也可以联合使用参松养心胶囊。室性早搏但无器质心脏病的患者,在去除精神紧张、缺氧或电解质紊乱等诱因的基础上,可考虑使用β受体阻滞剂和参松养心胶囊。
对于伴心肌梗死的室性早搏或室性心动过速患者,早期应用β受体阻滞剂可减少心肌梗死患者室速或室颤发生。
对于室早或室速频繁发作的患者,可考虑应用胺碘酮短期治疗。
对于心动过缓的患者,赵庆彦教授建议,患者若有起搏器植入指征,可考虑行起搏器植入,术前可考虑口服参松养心胶囊,不宜应用其他抗心律失常药物。
赵庆彦教授强调,在药物使用过程中,需考虑到传统抗心律失常药的毒副作用。如重症新冠病毒肺炎患者常常伴有呼吸困难和低氧血症,β受体阻滞剂和胺碘酮有潜在加重症状的风险,需慎用。此外,因胺碘酮有导致肺纤维化的副作用,对于重症新冠病毒肺炎合并新发的房颤、房扑患者短期静脉复律应慎用,在新冠感染合并心律失常的治疗中应注意其使用周期,不建议长期使用。
中西结合有效改善
新冠合并心律失常多种症状
针对目前临床大多数新冠感染后心率快伴室早、出现心慌心悸等症状的患者,浦介麟教授建议β受体阻滞剂和参松养心胶囊联合应用。
浦介麟教授指出,新冠合并心律失常患者,多由新冠感染后炎症浸润及神经功能紊乱引起心肌损伤、电活动不稳定,导致或加重心律失常的发生,处理不当会造成心肌纤维化等后遗症,所以调节炎症因子和植物神经对心律失常的治疗尤为重要。
参松养心胶囊具有抑制钠、钾、钙等离子通道,调节植物神经功能,减少炎症因子,抑制心肌纤维化,改善供血等整合调节作用,可有效减少室早、房颤、缓慢性心律失常等疾病的发生,缓解心慌气短、浑身无力等症状。
结合患者特点和门诊经验,徐贵成教授指出,新冠病毒在中医理论中属于“瘟”的范畴,为瘟疫病邪,且具有传染性与毒性,瘟疫病邪侵犯心脏,导致心之气阴两伤,血脉瘀滞,心神不宁,表现为心悸、心慌、乏力、失眠等气阴两虚症状。
从以往使用经验来看,参松养心胶囊治疗植物神经紊乱和更年期导致的睡眠障碍有非常明显的治疗效果,在整体结构上十分契合新冠感染恢复期的病机问题。参松养心胶囊的组方中,人参、麦冬、五味子益气养阴;山茱萸、山药补肾养阴、补益肝血;酸枣仁起到明显的安神、助眠作用;丹参、赤芍、土鳖虫、甘松活血化瘀;龙骨镇静安神;黄连清热解毒,清心安神。桑寄生、丹松、黄连三药同有治疗心律失常的作用。全方配伍合理,充分发挥药物抗心律失常作用的同时,又能够配合解决气阴两虚导致的其他症状,对快速性心律失常及缓慢性心律失常均有效,能够“整合调律,快慢兼治”。
结语
浦介麟教授在会议总结中强调,很多心律失常患者在“阳康”后出现乏力、胸痛或胸闷、睡眠困难等症状,依靠传统抗心律失常药物往往无法完全缓解,中西结合为心律失常患者“阳康”后的症状改善提供了更可靠的选择。建议在治疗中发挥中西医结合的优势特点,在疫情防控新时期,为心律失常患者提供有效、安全、能够长期获益的诊疗方案。