

便秘是消化系统的一个常见症状。便秘人群发病率3%~21%,美国便秘人群发病率2%~28%,每年便秘发生约为400万人以上,便秘的发生率与年龄呈正相关,65岁以上便秘的发生率为30%~40%,约有200~300万人常年服用泻剂,全国泻剂的年消耗约4亿美元。北京等六市825位60岁以上老年人的流行病学调查显示,便秘总患病率为11.5%,其中城市人群10.9%,农村12.3%,北京17.5%,南方7.0%,女性12.2%,男性10.5%。正常人排便习惯由2~3天一次,到每日2~3次,但粪便并不干燥坚硬,如果较原来排便习惯有较明显延迟,粪便坚硬且不易排出,即可称为便秘。
胃肠道无器质性病变而发生便秘者,称为功能性便秘或原发性便秘。若有器质性病变,称为器质性或继发性便秘。因为结肠、直肠平滑肌收缩无力呈弛缓状态而发生的便秘,称为弛缓性便秘。若由平滑肌痉挛而发生的便秘,称为痉挛性便秘。若粪便滞留在结肠,称结肠便秘,若滞留在直肠,称直肠便秘。根据便秘发生原因将其分为三型:慢传输型、出口梗阻型便秘及混合型。
食物在消化道内消化、吸收,不能被消化吸收的部分排出体外。食物在胃肠道内的停留时间,除与食物性质、量有关外,也有个体差异。以玉米面食品观察在人胃肠道内存留时间平均21.2小时,完全排尽为36.4小时。
结肠有吸收水分及电解质、推动食物运动及贮存功能。每天进入结肠的食糜约500~1000ml,而排出体外水分80~100ml。
直肠在通常情况下呈空虚状态,当粪便进入直肠后,兴奋直肠感受器,通过传入神经到脊髓的排便中枢,由此中枢向中枢神经发出冲动,使人感到便意。同时通过排便中枢反射再通过传出神经而引起排便动作,后经一系列神经肌肉的协同动作,将粪便排出体外。肛门内、外括约肌为随意肌,可有意识地控制,使其收缩、舒张。如所处环境不适宜排便,可控制粪便排出,持续几分钟则排便反射自动消失,直到下一次推动运动再次出现,排便反射也重新出现。
正常排便需有几个条件:①饮食量及纤维适量,有足够水入量;②胃肠道无梗阻,消化、吸收、蠕动正常;③有正常的排便反射,腹肌及膈肌有足够的力量协助排便动作。
如果上述条件一条或几条发生障碍,就会出现便秘。
1.镇痛药、麻醉药
2.制酸药(铝抗酸剂)
3.抗胆碱药
4.利尿药
5.钡剂、铁剂
6.肌肉松弛剂解痉药及其他
(1)铅中毒
(2)阿片类
(3)抗抑郁剂
(4)抗帕金森症药物
(5)抗组胺药
1.糖尿病酸中毒
2.卟啉病
3.尿毒症
4.低钾血症
5.其他 原发性或继发性脱水,老年或营养障碍,妊娠。
1.脑垂体功能低下症
2.甲状腺功能低下
3.高钙血症
4.肠源性胰高糖素症
5.其他 嗜铬细胞瘤、甲状旁腺功能亢进。
1.结肠神经肌肉病变 假性肠梗阻:Chagas病、先天性巨结肠、巨直肠纤维。
2.末梢神经异常 骨盆神经切除。
3.脊髓异常 马尾神经瘤、腰及骶髓损伤、脊髓痨、多发性硬化症。
4.脑异常 帕金森病、脑肿瘤、脑血管障碍。
1.梗阻(肠道肿物及肠道外压性肿物引起的盆腔狭窄和梗阻)管外性(肿瘤、疝等)或管内性(肿瘤、狭窄)。
2.粘膜异常 溃疡性结肠炎。
3.肌性异常 过敏性结肠炎。
1.机械性狭窄
2.其他 耻骨直肠肌失弛缓综合征、肛裂、肛瘘、直肠粘膜内脱垂、内痔、直肠前突、会阴下降、盆底疝等。
1.食物中纤维太少、食量太少、活动太少。
2.工作紧张忽视便意,或工作环境改变。
3.精神及心理障碍。
便秘的诊断多采用罗马Ⅱ标准。即具备在过去12个月中至少12周连续或间断出现以下2个或2个以上症状:①>1/4的时间有排便费力;②>1/4的时间有粪便呈圆块或硬结;③>1/4的时间有排便不尽感;④>1/4的时间有排便时肛门阻塞感或肛门直肠梗阻;⑤>1/4的时间排便时需要用力协助;⑥>1/4的时间每周排便<3次。不存在稀便,也不符合IBS的诊断标准。
1.在鉴别便秘之前,首先要诊断是否为便秘。
2.从时间上,时间较久的便秘,多考虑为慢性习惯、良性功能性便秘。急性便秘则考虑小肠肿瘤、肠狭窄和肠扭转。
3.便秘伴呕吐,很少为良性便秘。
4.大便形状改变,有粗细逐渐减少病史,尤其是患者体重减轻者,多表明有结肠癌。
5.中老年近期发生便秘,而且进行性加重时,应考虑结肠癌的可能。
6.便秘反复加重及缓解,可见于肠易激综合征。
7.便秘伴剧烈腹痛,多见于肠梗阻、肠套叠、铅中毒、血卟啉病、急性腹膜炎等。
8.便秘伴明显腹胀,多见于肠梗阻、顽固性便秘。
9.便秘伴有贫血,多见于结肠癌、肠套叠。
10.便秘伴腹水,要考虑结肠癌,如绝经后妇女有助于卵巢或子宫癌的诊断。
11.上腹膨隆,可见胃型及胃蠕动波,有振水音,考虑幽门梗阻。腹部见到肠型及肠蠕动波、肠鸣音亢进(肠麻痹肠鸣音消失),考虑肠梗阻。
12.对便秘进行肛门指诊或乙状结肠镜检查有利于对肛门狭窄、内痔、肛裂、直肠癌的诊断。
便秘诊断程序流程图
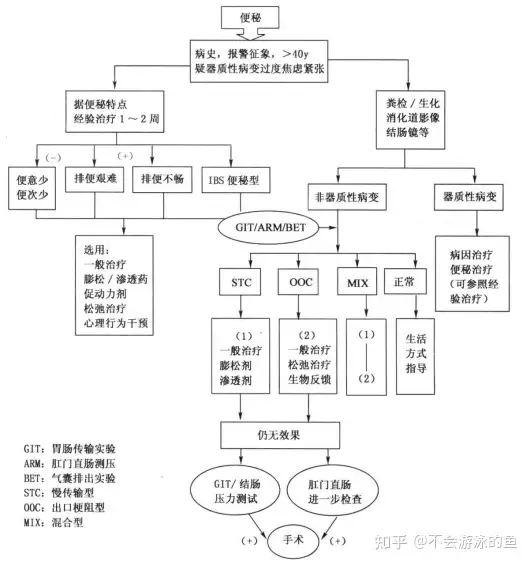
摘自:中华医学会首届便秘专题研讨会
13.X线检查、X线钡餐、上消化道造影(疑肠梗阻禁忌)、钡剂灌肠X线检查、纤维内镜检查有利于便秘的病因诊断。
14.注意大便有无肉眼血液及大便潜血检查。
病史中是否经常服用抗胆碱能药物、鸦片制剂、泻剂,有无手术史,对诊断有帮助。注意有无甲状旁腺功能亢进,因高血钙亦可使结肠应激能力减退而便秘。
胃肠通过时测定可大概了解肠道功能改变的部位;气囊法或灌注法肛门直肠测压、盆底肌电图、排便造影、测定肛门内、外括约肌的功能,以了解便秘是否与括约肌功能改变有关。排便造影方法:硫酸钡加入等量小麦粉或土豆粉,加热水拌成糊状,冷却后注入直肠。患者做在特制的便坐上,X线机下拍摄静坐时、用力排便时、便后收缩肛门时的3张X线片,观察直肠肛门管充钡和直肠粘膜相,通过判断肛门直肠角(ARA)和会阴下降角(D)的变化(ARA和D与正常值比较),可以协助诊断有关疾病。如直肠前突、盆底松弛(会阴下降症候群)、耻骨直肠肌肥厚(耻骨直肠肌痉挛症候群)、直肠全层内套叠、直肠粘膜内脱垂以及后壁阴道癌等。
便秘有害于健康,所以必须积极给予处理。
增加粗纤维食物,补充水分。
养成定期排便习惯,调节胃-结肠反射、结肠-结肠反射、直肠括约肌反射、起立反射。排便时精神集中,不看报、不看小说、不聊天,最好是蹲坑,按时排便,加强身体锻炼、增加活动量。
1.润滑性通便
(1)甘油灌肠剂(开塞露):含甘油、纯化水。每支110ml。成人插入6~10cm。将注入管缓慢拔出,然后用棉球按住肛门,通常5~15分钟可以排便。常用量,清洁灌肠一次110ml,重复2~3次。便秘一次60ml。不主张长期使用开塞露,局部刺激有可能造成损伤,且使排便反射阈值改变,最好是建立正常排便规律。
(2)液状石蜡:用于年老体弱,孕妇、高血压、动脉瘤患者,每次15~30ml,睡前服。
2.膨松剂(麦麸、欧车前)为符合结肠生理的缓泻剂,多饮水,增加液体促进排便。糠麸:1杯/天,软化大便,缩短大便通过时间,增加胃肠道动力。
3.渗透性通便剂(福松、杜秘克)
(1)乳果糖:15~30ml,2~4次/天,不可吸收糖,提高胃肠道渗透压,加速排便。
(2)山梨醇:15~30ml,2~4次/天。
(3)福松(聚乙二醇4000,PEG4000):该药增加局部渗透压,通过氢链与水分子的结合固定水分,增加粪便含水量,软化大便,恢复粪便的体积和重量,引起便意,从而促进粪便推进和排出。适合于慢性功能性便秘病人。
福松给药方法,每次10g,每日2次,分别在早晚餐后服用,治疗后排便次数逐日增加,治疗一周后接近每日排便一次。
4.中药
(1)何首乌20克、肉苁蓉20克、麻仁15克、大黄10克、积实10克、厚朴10克、甘草6克。如上方不明显时上方加元明粉5克、牵牛子5克。
(2)新清宁:口服每次4~5片(1.2~1.5g)每晚一次,不宜久服。
(3)麻仁润肠丸:每次一丸,每晚服1次。
(4)牛黄解毒丸(片):每次一丸,每晚服1次。每次1~2片,每日2次。
(5)蕃泻叶:每次3~4克,睡前茶饮。
5.金双歧 口服每次4片,每日3次。
6.酚酞 口服每次0.1~0.2g,睡前服。
7.硫酸镁 口服每次5g(50%硫酸镁10ml),用50ml温开水溶解后服用。
8.刺激剂
(1)比沙可啶(bisacodyl):本品为接触性缓泻剂,直接作用于结肠粘膜,刺激其感觉神经末梢,引起肠反射性蠕动增强而导致排便。口服成人每次5~10mg,每日1次。直肠给药1次5mg,每日1次。
注意:急腹症、阑尾炎、胃肠出血及肠梗阻等患者禁用。服药时不可嚼碎,服药前后1小时不服牛奶或抗酸剂。孕妇应在医生指导下服用。
(2)复方多库酯钠(compound docasate sodium):每粒含多库酯钠60mg,丹蒽醌25mg。口服每次1~2粒,每日一次,3天后根据患者情况减量,每日维持剂量1粒,腹痛勿用。
9.改变服泻药或通便药物方法,改突击服药为经常服药。有的人几天不排便,才服通便药而且用量较大,病人不仅排便,而且排稀水便,由便秘变腹泻。停用通便药,结果几天又无大便再次吃药,周而复始,病人很不适。建议每天或隔日少吃些通便药,使其经常保持通便。
1.暗示疗法 用维生素等作为暗示药,往往比较明显。
2.精神安定药 安定、氯丙嗪、利眠宁、谷维素、苯巴比妥等。
3.副交感神经调节药 阿托品、普鲁苯辛、解痉灵等。
消痔灵注射液加等量0.5%利多卡因,肛门镜下在直肠前壁病灶及其周围的粘膜下层行数条柱状注射,注射总量15~30ml。也可加用5~10ml药液从肛门前皮肤进针,在直肠前壁及阴道后壁之间组织呈柱状注射。通过无菌性硬化作用启动纤维化,局部组织增厚,加强对排便时的抗力。
用于直肠前突、盆底松弛,也可用于直肠全层内套叠。
坐位、卧位,加强吸气上提收缩肛门(1分钟5~10次),每次运动10~15分钟,一日数次。
肛门会阴部前后左右用4根针下刺人肌层,电针仪引起电针反复摆动,1次15分钟,1日2次,增强盆底肌收缩力。
洗肠,清理肠道。操作时注意水的温度和压力,按常规操作。
用生物反馈治疗仪,先用仪器了解肠运动规律,利用生物反馈以训练肠道运动,使肠道运动不协调变协调,达到治疗便秘目的。
手法解除嵌顿
先进行清洁洗肠,追踪观察及时发现器质性病变。
如甲状旁腺功能亢进或减退者给予相应的药物治疗。
如器质性肠梗阻、肠肿瘤、先天性巨结肠给予手术治疗。后阴道癌者,轻者保守治疗,如润肠通便、增强提肛运动、养成良好排便习惯等,重症患者需切除直肠陷窝消除疝囊。如盆底过于松弛可做盆侧腹膜折叠缝于直肠前壁,加固盆底。
(赵志鹏 刘凤奎)
1.潘国宗,曹世植.现代胃肠病学.北京:科学出版社,1994. 269-275
2.章天予.便秘.见:陈敏章.中华内科学.北京:人民卫生出版社,1999. 256-258
3.张树基.便秘.见:郑芝田.胃肠病学.北京:人民卫生出版社,2000.48-51
4.陈朝文,杨新庆.便秘的诊断和治疗.中国医刊,2003,10:28-30
5.韩平,王梅.排便障碍的诊断和治疗.中国临床医生, 2003,10:20-24